Ostern steht vor der Tür, und während sich viele auf Schokohasen und Osterbrunch freuen, kann diese Zeit für Menschen mit Nahrungsmittelintoleranzen eine Herausforderung sein. Ich schaue mir Ostern … Jetzt weiterlesen Infos zum Plugin Ostern mit Laktoseintoleranz. Kein Problem!
Main Content
Ernährung & Darmgesundheit
Das nmi-Portal ist eine Informationsplattform für Ernährung und Darmgesundheit. Vor allem Nahrungsmittelintoleranzen, aber auch Nahrungsmittelallergien, Sodbrennen, Reflux und Darmgesundheit sind hier Thema.
Wissenschaftlich fundiert, von Expert*innen aufbereitet, findest du hier verlässliche Informationen. In unseren Facebookgruppen kannst du mit anderen Betroffenen diskutieren, mit unserer App „Frag Ingrid!“ kannst du individuelle Verträglichkeitslisten erstellen und Lebensmittel scannen.
Aktuelle Themen

Darmflora, Dysbiose und Mikrobiom
gepostet am:
In diesem Post versuche ich das Mikrobiom und die Mikrobiota zu erklären. Ich versuche zu zeigen, was das ist und warum das Darmmikrobiom wichtig für uns ist. Ist es sinnvoll, seine Darmflora zu … Jetzt weiterlesen Infos zum Plugin Darmflora, Dysbiose und Mikrobiom

Histaminintoleranz im Büro: Tipps für gesundes Essen am Arbeitsplatz
gepostet am:
In der heutigen schnelllebigen Welt, in der Arbeitnehmer*innen oft lange Stunden im Büro verbringen, ist es entscheidend, auf eine gesunde Ernährung während der Arbeit zu achten. Für Menschen mit … Jetzt weiterlesen Infos zum Plugin Histaminintoleranz im Büro: Tipps für gesundes Essen am Arbeitsplatz

Bitte updaten: Lebensmittel Scanner App ist da
gepostet am:
Endlich sind wir da, wo wir vor fast 10 Jahren sein wollten: beim Lebensmittelscan via App! Den Traum, den Strichcode eines Lebensmittels mit dem Handy zu scannen und dann ein verlässliches Ergebnis … Jetzt weiterlesen Infos zum Plugin Bitte updaten: Lebensmittel Scanner App ist da
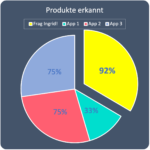
Lebensmittel Scanner App für Intoleranzen?
gepostet am:
Um zu wissen, ob ein verpacktes Lebensmittel zum Beispiel bei Fruktoseintoleranz oder Laktoseintoleranz verträglich ist, muss man die Verpackung begutachten. Man muss die Zutaten lesen, braucht aber … Jetzt weiterlesen Infos zum Plugin Lebensmittel Scanner App für Intoleranzen?


